Los implantes dentales han revolucionado la forma en que reemplazamos los dientes perdidos, ofreciendo una solución permanente y estable mediante el uso de raíces artificiales de titanio que se integran con el hueso maxilar. Sin embargo, incluso el tratamiento de implantes dentales puede presentar complicaciones si se descuida la higiene bucal se descuida o si existen ciertos factores de riesgo.
Una de las complicaciones más graves y cada vez más frecuentes en el tratamiento con implantes es una afección conocida como periimplantitis.
La periimplantitis es una enfermedad inflamatoria destructiva que afecta a la mucosa periimplantaria (los tejidos blandos que rodean los implantes) y al hueso de soporte. Suele ir precedida de una afección inflamatoria menos grave conocida como mucositis periimplantaria que, si no se trata, puede progresar a una enfermedad periimplantaria, lo que conduce a la pérdida de hueso crestal, a bolsas periimplantarias profundas y, en última instancia, al fracaso del implante.
Según la Academia Americana de Periodoncia y el Colegio Americano de Prostodoncistas, el diagnóstico precoz y el cuidado de mantenimiento constante son fundamentales para preservar la salud de los implantes dentales y prevenir el daño irreversible asociado a la enfermedad periimplantaria.
En esta guía, analizaremos cuáles son las causas de la periimplantitis, cómo se puede prevenir y tratar, y a qué señales de alerta hay que prestar atención, tanto si acabas de recibir implantes como si los llevas ya varios años.
Comprender la naturaleza del problema
Para comprender la periimplantitis, es útil conocer primero cómo funcionan los implantes dentales.
Los implantes dentales y los tejidos circundantes
Un implante típico se compone de tres elementos principales:
- Un implante de titanio (o tornillo de aleación de titanio) que actúa como sustituto de la raíz dental natural.
- Un pilar que une el implante con la restauración visible.
- Una corona o un puente dental completan la sustitución del diente.
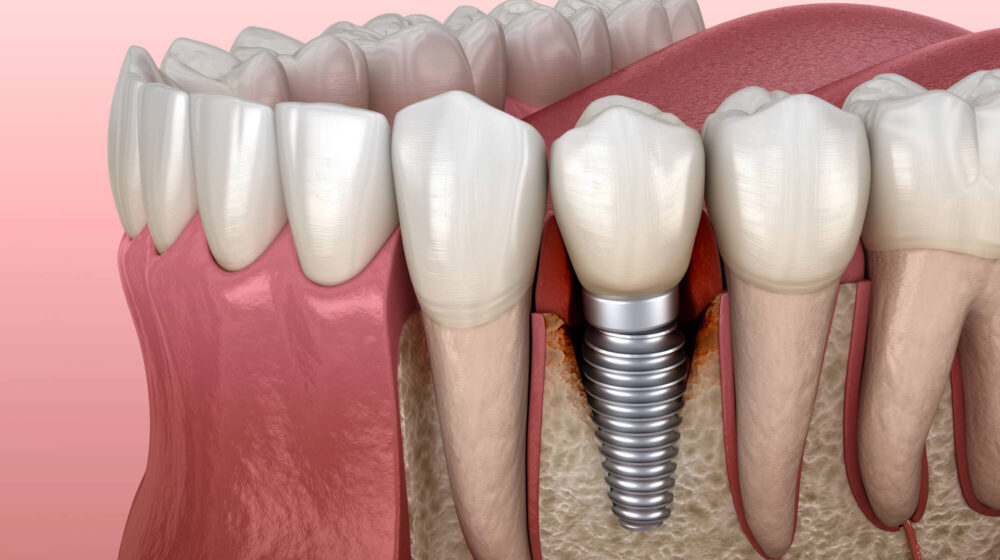
Una vez colocada quirúrgicamente, la raíz artificial de titanio se fusiona con el hueso maxilar en un proceso denominado osteointegración, creando una base sólida y estable. Estos implantes endoóseos osteointegrados restauran tanto la función como la estética, y suelen durar décadas con los cuidados adecuados.
Alrededor de este implante se encuentra el tejido periimplantario, incluida la mucosa periimplantaria, que es similar al tejido gingival que rodea los dientes naturales. Sin embargo, a diferencia de los dientes naturales, los implantes carecen de fibras del ligamento periodontal, lo que los hace más vulnerables a la invasión microbiana y a la inflamación si el control de la placa es inadecuado.
Esta barrera de tejidos blandos debe mantenerse sana y bien sellada para prevenir las bacterias, la placay el sarro que se infiltren en el espacio alrededor del implante y pongan en peligro el hueso de soporte.
¿Qué ocurre durante la periimplantitis?
La periimplantitis es, en realidad, la evolución más grave de la mucositis periimplantaria, y ambas constituyen los dos tipos principales de enfermedades periimplantarias.
- Mucositis periimplantaria: La periimplantitis comienza cuando la placa bacteriana, concretamente los anaerobios gramnegativos y otros patógenos periodontales, colonizan el surco periimplantario, un líquido que se acumula alrededor del implante. A medida que biopelículas maduran y la placa se acumula, la respuesta del huésped desencadena una reacción inflamatoria en los tejidos blandos, o encías. Esta inflamación de las encías, denominada mucositis o mucositis periimplantaria, no conduce inmediatamente a la pérdida ósea.
- Periimplantitis: Sin embargo, si esta inflamación se extiende hacia el interior de la bolsa periimplantaria, puede provocar una destrucción progresiva de los niveles óseos marginales.
Las pruebas de imagen radiográficas, como las radiografías periapicales o las radiografías interproximales, suelen revelar la pérdida ósea antes de que sea visible clínicamente. Si no se trata, el daño se vuelve irreversible y puede provocar la pérdida total del implante.
De hecho, diversos estudios y revisiones sistemáticas han demostrado que, una vez que las lesiones de periimplantitis se extienden al hueso crestal, la regeneración resulta complicada. Por eso es fundamental intervenir de forma temprana durante la mucositis periimplantaria.
Entre los factores que suelen contribuir a esta cascada bacteriana se encuentran:
- Falta de habilidades para el control de la placa
- Poco frecuentes revisiones dentales
- Escasas estrategias de atención doméstica y profesional
- La presencia de cemento submucoso o prótesis mal ajustadas
Es importante destacar que, a diferencia de la gingivitis que afecta a los dientes naturales, la inflamación alrededor de los implantes avanza más rápidamente debido a la menor vascularización y a la menor capacidad de defensa de los tejidos periimplantarios.
Causas y factores de riesgo habituales
Aunque la periimplantitis puede afectar a cualquier paciente con implantes, ciertos hábitos, problemas de salud y factores clínicos aumentan considerablemente la probabilidad de que se desarrolle.
1. Mala higiene bucal y acumulación de placa
La causa más común de las enfermedades periimplantarias es la acumulación de placa bacteriana debido a una higiene bucal diaria inadecuada. Si no se trata, en cuestión de horas comienzan a formarse biopelículas ricas en bacterias anaeróbicas.
Entre los principales riesgos y mecanismos se incluyen:
- Colonización por anaerobios gramnegativos y patógenos periodontales
- Inflamación de la mucosa periimplantaria y destrucción del tejido periimplantario
- La acumulación de sarro que favorece la retención de bacterias
- Pérdida ósea crestal acelerada debida a una respuesta excesiva del sistema inmunitario
Los pacientes con una mala higiene bucal o que no acuden regularmente al dentista son los más propensos a padecer esta afección.
2. Mucositis periimplantaria no tratada
La mucositis periimplantaria es reversible; sin embargo, si no se trata, suele derivar en periimplantitis.
Entre los signos de alerta se incluyen:
- Encías enrojecidas e inflamadas cerca de la zona del implante
- Sangrado al cepillarse los dientes o durante la medición de la profundidad perimplantar
- Transición de la inflamación superficial a la afectación ósea más profunda afectación ósea
Una intervención profesional inmediata y el control de la placa dental en casa pueden evitar que la situación empeore.
3. Tabaquismo y hábitos de vida
El consumo de tabaco afecta negativamente a casi todos los aspectos de la salud bucodental y general, especialmente tras la colocación de implantes.
Por qué fumar aumenta el riesgo:
- Disminución del riego sanguíneo a los tejidos bucales, lo que dificulta la cicatrización
- Debilitamiento del sistema inmunitario, lo que reduce la defensa frente a las infecciones
- Inhibición de la osteointegración durante la cicatrización del implante
- Aumento de las tasas de fracaso de los implantes y de pérdida ósea
- Mayor incidencia de bolsas periimplantarias profundas
Incluso fumar de forma ocasional puede comprometer el éxito a largo plazo de los implantes.
4. Enfermedades gingivales preexistentes e historial periodontal
Los antecedentes de enfermedad periodontal, también conocida como enfermedad de las encías, son un fuerte factor predictivo de la periimplantitis. La enfermedad periodontal consiste en la inflamación e infección de las encías, que son el tejido que sostiene los dientes.
Una higiene bucal deficiente es la causa más común de la enfermedad de las encías, y las infecciones asociadas a ella también pueden provocar enfermedades periimplantarias.
Entre los factores que influyen se encuentran:
- Persistencia de los patógenos periodontales en el microbioma oral
- Disminución de la resistencia del huésped en los tejidos dañados
- Transferencia de bacterias al surco periimplantario
- Cicatrización incompleta o inflamación durante el tratamiento con implantes
- Focos residuales no diagnosticados o inflamación cerca de las zonas de implantación
Los pacientes periodontológicos deben someterse a un tratamiento periodontal antes de la colocación del implante.
5. Enfermedades sistémicas
Las afecciones médicas que comprometen la respuesta inmunitaria o dificultan la cicatrización aumentan la susceptibilidad a la periimplantitis.
Entre las afecciones más comunes se incluyen:
- Diabetes (especialmente si no está controlada)
- Trastornos autoinmunes como el lupus o la artritis reumatoide
- Afecciones que dificultan la producción de colágeno o el metabolismo óseo
- Menor capacidad para combatir la acumulación de placa bacteriana .
La evaluación prequirúrgica y la coordinación interprofesional son fundamentales para estos pacientes.
6. Complicaciones quirúrgicas y protésicas
Incluso los profesionales clínicos más experimentados deben seguir un protocolo estricto para evitar las causas mecánicas o técnicas de la periimplantitis.
Entre los factores que aumentan el riesgo se incluyen:
- Cemento submucoso atrapado bajo las coronas
- Desalineados o una mala angulación
- Excesiva fuerzas en sobre las prótesis
- Pilares sueltos o prótesis mal ajustadas
- Espacios donde puede producirse una acumulación de bacterias
El uso de técnicas de imagen radiográfica, como las radiografías periapicales y las tomografías 3D, ayuda a detectar estos problemas en una fase temprana.
Pide cita para una consulta gratuita
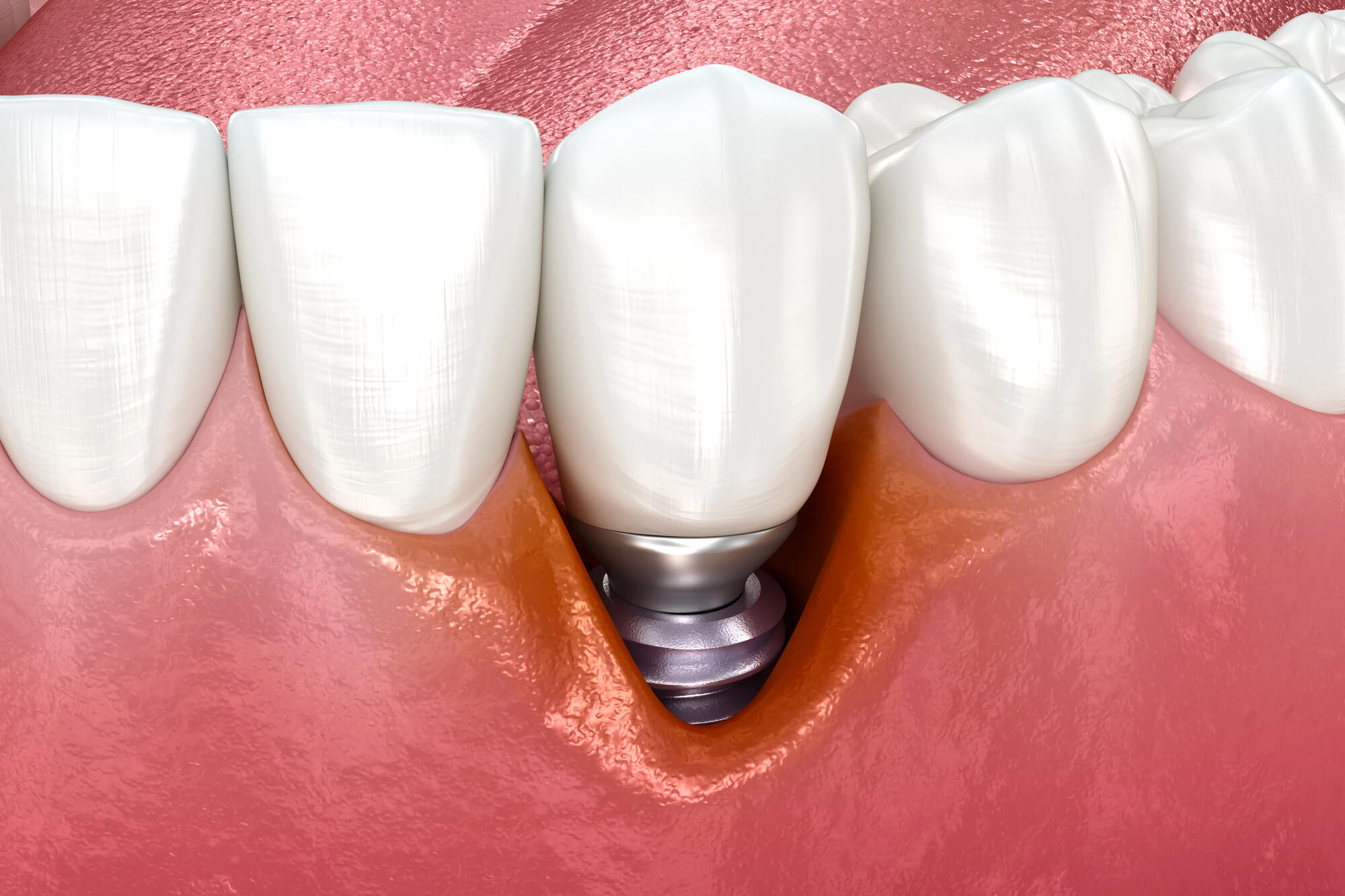
Señales de alerta a las que hay que prestar atención
La periimplantitis suele aparecer de forma silenciosa, por lo que es fundamental saber reconocer sus primeros síntomas. Si tienes uno o varios implantes, estar atento a estos síntomas puede ayudarte a prevenir daños más graves.
Enrojecimiento e inflamación alrededor del implante
La inflamación inicial suele ser un síntoma de mucositis, y no de periimplantitis en toda regla, pero constituye una fase de alerta crítica.
Entre los síntomas se incluyen:
- Encías enrojecidas o inflamadas alrededor del implante
- Sensibilidad o dolor al cepillarse los dientes
- Sangrado al cepillarse los dientes o al realizar una medición de profundidad perimplantar
- Ligera inflamación de la mucosa periimplantaria
Dolor, molestias o sensibilidad
No es normal sentir molestias persistentes una vez que el implante se ha curado.
No te pierdas:
- Dolor sordo o sensación de presión alrededor del implante
- Dolor al masticar o al morder
- Sensibilidad al limpiar cerca de la corona del implante
Retroceso de las encías o aparición de los hilos de los implantes
El tejido blando debe cubrir completamente el implante. Si se ve parte del implante, puede haber un problema.
Señales de alerta:
- Retroceso de las encías
- Metal o hilos visibles cerca de la línea de las encías
- Aspecto alargado de la corona del implante
Estos son signos de pérdida de tejido blando y/o reabsorción ósea.
Mal aliento persistente o sabor desagradable
El desequilibrio bacteriano puede provocar anomalías en el olor y el sabor.
Entre los indicadores se incluyen:
- Mal aliento constante a pesar de una buena higiene
- Sabor metálico o amargo
- Olor procedente de la zona del implante
Esto podría indicar la presencia de un foco de placa bacteriana profundo.
Pus, hinchazón o secreción visible
Estos síntomas indican una infección que podría provocar pérdida ósea.
Actúa de inmediato si observas:
- Pus blanco o amarillo cerca del implante
- Hinchazón o nódulos dolorosos
- Sangrado espontáneo o secreción
Es necesario un tratamiento inmediato para evitar el fracaso del implante.
Movilidad del implante
Un implante debe estar completamente fijo. Cualquier holgura es una señal de alarma.
No te pierdas:
- Desplazamiento o movimiento del implante
- Sensación de chasquido al morder
- Dolor al ejercer presión
La movilidad del implante suele indicar una pérdida ósea avanzada y una osseointegración alterada.
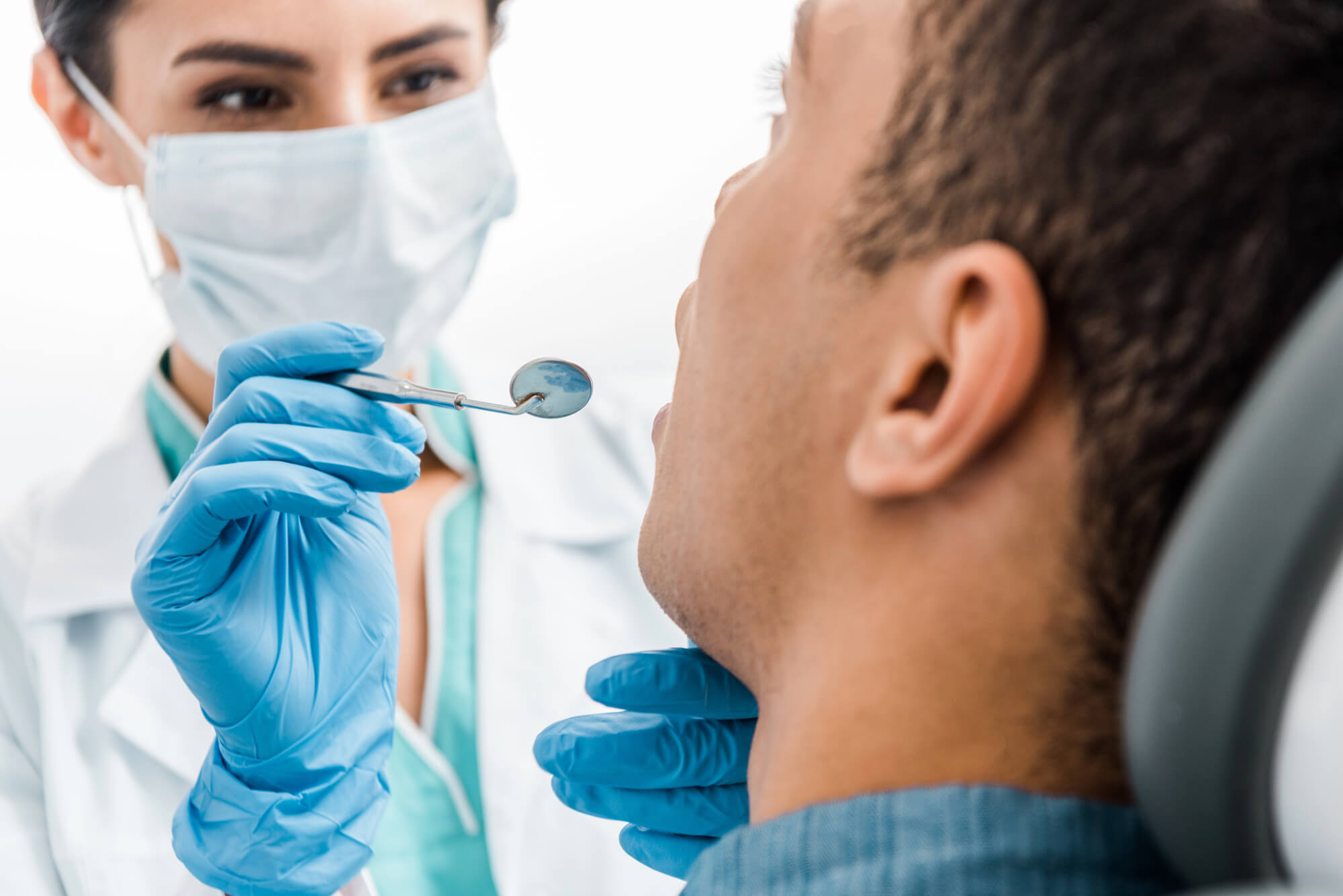
Diagnóstico de la periimplantitis
El diagnóstico precoz de la periimplantitis es fundamental para prevenir la pérdida ósea irreversible y preservar la estabilidad del implante. Dado que esta afección suele aparecer sin síntomas evidentes, es fundamental someterse a revisiones periódicas realizadas por un profesional de la odontología.
Exploración clínica
Durante una revisión dental, el profesional de la salud bucodental evaluará el estado de los tejidos blandos y buscará signos tempranos de inflamación mediante una medición de la profundidad de las bolsas periimplantarias.
La evaluación suele incluir:
- Inspección visual de la mucosa periimplantaria para detectar enrojecimiento o inflamación
- Sangrado al palpar (un signo característico de la mucositis periimplantaria o la periimplantitis)
- Evaluación de la profundidad de la bolsa periimplantaria mediante sondaje periodontal
- Detección de pus, movilidad o roscas del implante expuestas
Una profundidad de sondaje de ≥6 mm alrededor de un implante, especialmente si se acompaña de sangrado y supuración, suele indicar periimplantitis.
Imágenes radiográficas
Las radiografías desempeñan un papel fundamental en la detección de la pérdida de hueso crestal y en el seguimiento de los niveles de hueso marginal.
Herramientas de visualización habituales:
- Radiografías periapicales para la medición precisa de los cambios óseos a lo largo del tiempo
- Radiografías interincisales para comparar los niveles óseos actuales con las imágenes de referencia tomadas tras la colocación
- Tomografías computarizadas de haz cónico (CBCT) en casos complejos o poco claros
Una una reducción progresiva de los niveles óseos marginales de 0,5 mm o más al año tras el primer año de carga del implante se considera normalmente patológica y puede indicar periimplantitis si va acompañada de otros signos clínicos.
Evaluación de riesgos
El diagnóstico también implica evaluar los factores de riesgo para determinar la urgencia del tratamiento y adaptarlo a cada caso.
Entre los aspectos clave a tener en cuenta se incluyen:
- Antecedentes de periodontitis o enfermedad periimplantaria
- Hábitos de fumar
- Enfermedades sistémicas como la diabetes o los trastornos autoinmunitarios
- Nivel de control de la placa y hábitos de higiene bucal
- Tiempo transcurrido desde la colocación del implante y la carga protésica
La integración de los datos clínicos, radiográficos y del historial del paciente contribuye a garantizar un diagnóstico basado en las directrices actuales, incluida la Clasificación de enfermedades y afecciones periodontales y periimplantarias.
Cómo tratar la periimplantitis
El tratamiento de la periimplantitis depende del grado de avance de la enfermedad en el momento del diagnóstico. Mientras que la mucositis periimplantaria suele revertirse con una mejor higiene y limpiezas profesionales, la periimplantitis suele requerir un enfoque más agresivo y multifacético.
Tratamiento no quirúrgico (fase inicial)
Si se detectan a tiempo, las intervenciones no invasivas pueden detener el avance de la enfermedad y permitir que los tejidos se curen.
Entre los métodos no quirúrgicos más habituales se incluyen:
- Desbridamiento mecánico profesional de la superficie del implante mediante instrumentos no metálicos
- Aplicación de antisépticos, como la clorhexidina, para reducir la carga bacteriana
- Tratamiento antibiótico localizado o sistémico para eliminar los anaerobios gramnegativos
- Uso de dispositivos ultrasónicos o abrasivos de aire para romper las biopelículas
- Mejora de la información proporcionada a los pacientes sobre el control de la placa y las rutinas de higiene bucal en casa
El tratamiento no quirúrgico resulta más eficaz cuando la inflamación se limita a la mucosa periimplantaria y no se observa pérdida ósea en las radiografías.
Intervención quirúrgica (estadio moderado a avanzado)
Cuando las lesiones de periimplantitis se extienden al hueso de soporte, suele ser necesario un tratamiento quirúrgico para regenerar el tejido y eliminar el material infectado.
Las opciones quirúrgicas pueden incluir:
- Cirugía con colgajo para acceder a la superficie del implante con el fin de limpiarlo y desinfectarlo
- Extirpación del tejido de granulación y del hueso necrótico alrededor del implante
- Los injertos óseos o el uso de biomateriales regenerativos para restaurar los niveles de hueso crestal
- Implantoplastia para alisar y remodelar las superficies de titanio expuestas
- Tratamientos con láser
- Extracción y sustitución de implantes muy deteriorados
La elección de la técnica quirúrgica depende de la morfología del defecto, el sistema de implantes, el estado de salud del paciente y el pronóstico a largo plazo.
Terapias complementarias y mantenimiento
El éxito a largo plazo requiere un mantenimiento constante y un seguimiento tras el tratamiento.
Entre las estrategias fundamentales para el seguimiento se incluyen:
- Revisiones dentales periódicas y seguimiento radiográfico para supervisar la cicatrización
- Refuerzo de los protocolos personalizados de higiene bucal
- Uso de enjuagues bucales antimicrobianos y dispositivos de irrigación
- Ajustes oclusales para minimizar la tensión de la mordida sobre el implante tratado
- Mantenimiento de la salud general, incluido el control de la glucemia y el abandono del tabaco
Una vez controlada la periimplantitis, el paciente entra en una fase de mantenimiento del implante que durará toda la vida, un periodo crucial para prevenir las recidivas.
Pide cita para una consulta gratuita
Prevención de la periimplantitis
Aunque existen opciones de tratamiento para la periimplantitis, la prevención sigue siendo la estrategia más eficaz. Afortunadamente, esta afección se puede evitar en gran medida con la combinación adecuada de educación del paciente, atención profesional y hábitos diarios.
Una higiene bucal constante y eficaz
La base de la prevención consiste en eliminar la placa bacteriana antes de que se convierta en biopelículas destructivas.
Entre los hábitos diarios que reducen el riesgo se incluyen:
- Suave Cepillado suave de los dientes dos veces al día con un cepillo de cerdas suaves o un cepillo eléctrico
- Diariamente uso diario o el uso de cepillos interdentales alrededor de los implantes
- Incorporación de enjuagues bucales antimicrobianos, como la clorhexidina, bajo la supervisión de un profesional de la salud dental
- Uso de un irrigador de aire o hidropulsor para eliminar la placa en zonas de difícil acceso
- Evitar de un cepillado , que puede dañar la mucosa periimplantaria
Estas estrategias de cuidados en el hogar deben complementarse con el asesoramiento de un profesional para garantizar una técnica adecuada y una constancia a largo plazo.
Revisiones dentales periódicas y cuidados bucodentales
Las visitas periódicas al dentista son fundamentales para detectar los primeros signos de mucositis o para controlar los cambios sutiles en el nivel óseo mediante radiografías.
Frecuencia recomendada:
- Cada 3 a 6 meses para los pacientes con implantes, dependiendo del riesgo individual
- Radiografías anuales radiografías periapicales o de aleta para realizar un seguimiento de los niveles óseos marginales
- Periódico sondeo periodontal periódico para evaluar el sangrado, la profundidad de las bolsas o la movilidad
Las limpiezas profesionales eliminan el sarro y la placa subgingival que no se pueden eliminar en casa, lo que reduce significativamente la inflamación periimplantaria.
Gestión de factores de riesgo y optimización del estilo de vida
Los pacientes pueden reducir el riesgo de periimplantitis controlando los factores de riesgo sistémicos y conductuales.
Entre las estrategias para reducir el riesgo se incluyen:
- Dejar de fumar (incluso el tabaquismo moderado aumenta el riesgo de fracaso del implante)
- Control de la diabetes, ya que una mala regulación glucémica debilita la respuesta inmunitaria
- Limitar el consumo de alcohol, ya que puede ralentizar la cicatrización
- Tratamiento de enfermedades autoinmunes o inflamatorias en colaboración con los profesionales sanitarios
- Evitar traumatismos mecánicos o fuerzas de mordida excesivas sobre los implantes
La prevención de la periimplantitis tiene que ver con el bienestar general del paciente y el cuidado adecuado de los implantes.

Cómo el Centro de Implantes Dentales 4M previene y trata la periimplantitis
En 4M Dental Implant Center, la prevención de la periimplantitis forma parte integral de todas las fases del tratamiento, desde la consulta inicial hasta el mantenimiento a largo plazo.
Colocación de implantes con guía de precisión
El éxito de los implantes comienza con la precisión. Nuestros cirujanos especialistas en implantes utilizan:
- Imágenes digitales en 3D y tomografías CBCT para la cartografía anatómica
- Planificación quirúrgica protocolos para el posicionamiento exacto de los implantes
- Selección de sistemas de implantes de titanio de alta gama sistemas de implantes de titanio con éxito demostrado en la osteointegración
- Un tratamiento cuidadoso de los tejidos blandos para favorecer la salud el sellado de los tejidos periimplantarios
Gracias a una colocación y un ángulo adecuados, reducimos el riesgo de acumulación de bacterias y de futuras inflamaciones.
Protocolos meticulosos de ajuste protésico y cementación
La colocación incorrecta de una corona o un puente es un factor oculto, pero frecuente, que contribuye a la enfermedad periimplantaria.
En 4M, garantizamos:
- Uso de pilares personalizados para obtener perfiles de emergencia ideales
- Eliminación del cemento submucoso, que puede albergar bacterias
- Comprobación minuciosa de la oclusión para minimizar la sobrecarga mecánica
- Uso de coronas y puentes de zirconio, que son lisas y resisten la acumulación de placa
Cada prótesis está diseñada para proteger el implante y facilitar una higiene eficaz.
Planes personalizados de higiene y mantenimiento
Los cuidados posoperatorios no son iguales para todos. Cada paciente de 4M recibe:
- Un plan de higiene personalizado basado en una evaluación de riesgos
- Instrucciones sobre el cepillado, el uso del hilo dental y técnicas de control de la placa
- Protocolos de enjuague antimicrobiano durante la cicatrización
- Kits de cuidado bucodental para usar en casa, que incluyen un irrigador bucal y otros productos para la higiene bucal
- Acceso de por vida a revisiones y seguimiento radiográfico como parte de nuestros paquetes del Sistema 4M Smile
Nuestro enfoque combina la formación, la prevención y un seguimiento proactivo, lo que garantiza que los implantes se mantengan estables, funcionales y sin inflamación.
La salud a largo plazo de los implantes empieza por ti
La periimplantitis es una amenaza grave, aunque evitable, para la inversión que supone un implante. No aparece de la noche a la mañana, sino que es el resultado de una inflamación silenciosa, una intervención tardía y unos factores de riesgo que se pasan por alto. Afortunadamente, los pacientes que se implican activamente en el cuidado de su salud bucodental pueden evitarla por completo.
Ahora que conoce las causas, los síntomas y las estrategias de prevención, está mejor preparado para cuidar sus implantes dentales de por vida. Y con el apoyo de un proveedor de implantes integral como 4M, nunca estará solo.
Si le preocupan sus implantes o desea prevenir la periimplantitis antes de que aparezca, solicite hoy mismo una consulta gratuita en 4M Dental Implant Center.
Te ayudaremos a mantener una sonrisa sana, estable y sin inflamación durante muchos años.





Interacciones de los lectores